健康中心/綜合報導
慢性腎臟病(Chronic Kidney Disease,簡稱CKD)在全球盛行率高達10%以上,影響超過8億人的腎臟健康與併發症死亡率 。同時,慢性腎臟病更是造成洗腎的重要原因,但因慢性腎臟病早期絕大多數沒有明顯症狀,導致及早診斷與治療的難度增加,更造成社會醫療的沉重負擔。
根據美國疾病管制署(CDC)公佈之統計數據,約有90%罹患慢性腎臟病的成年人並不知道自己的腎臟功能異常 ,對於無症狀者採取積極的腎功能檢查,是否能進一步提高慢性腎臟病防治,減少進展至末期腎臟病(ESRD)的風險?
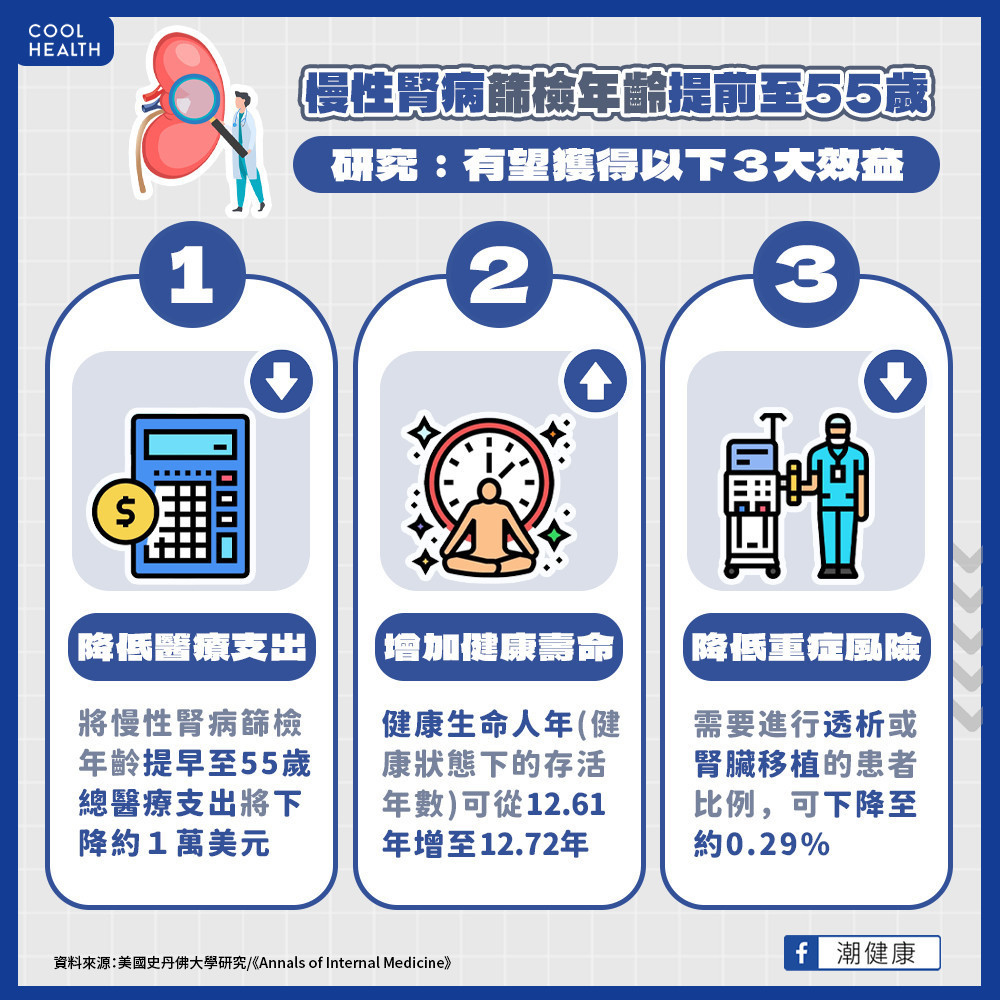
一項由史丹佛大學主導的研究發現 ,如果將慢性腎臟病篩檢年齡提早至55歲,總醫療支出成本將下降約1萬美元,且健康生命年(healthy life-year,無殘疾預期壽命)可從12.61年提高為12.72年,需要進行透析或腎臟移植的比例則下降0.29%。該研究認為鼓勵35歲以上的成年人進行慢性腎臟病篩檢具有經濟效益,並能在CKD進展為嚴重尿毒症之前得到更早的妥善治療。
腎功能只剩50%也沒有症狀! 哪些族群最應該定期篩檢
根據《台灣慢性腎臟病臨床診療指引更新版》 ,慢性腎臟病最常見的原因是糖尿病、腎絲球腎炎及高血壓。CKD盛行率居高不下的原因,與當代社會型態因素有關,包括人口老化、糖尿病與高血壓比例持續增加,而腦中風及心肌梗塞治療的進步減少併發症死亡率。
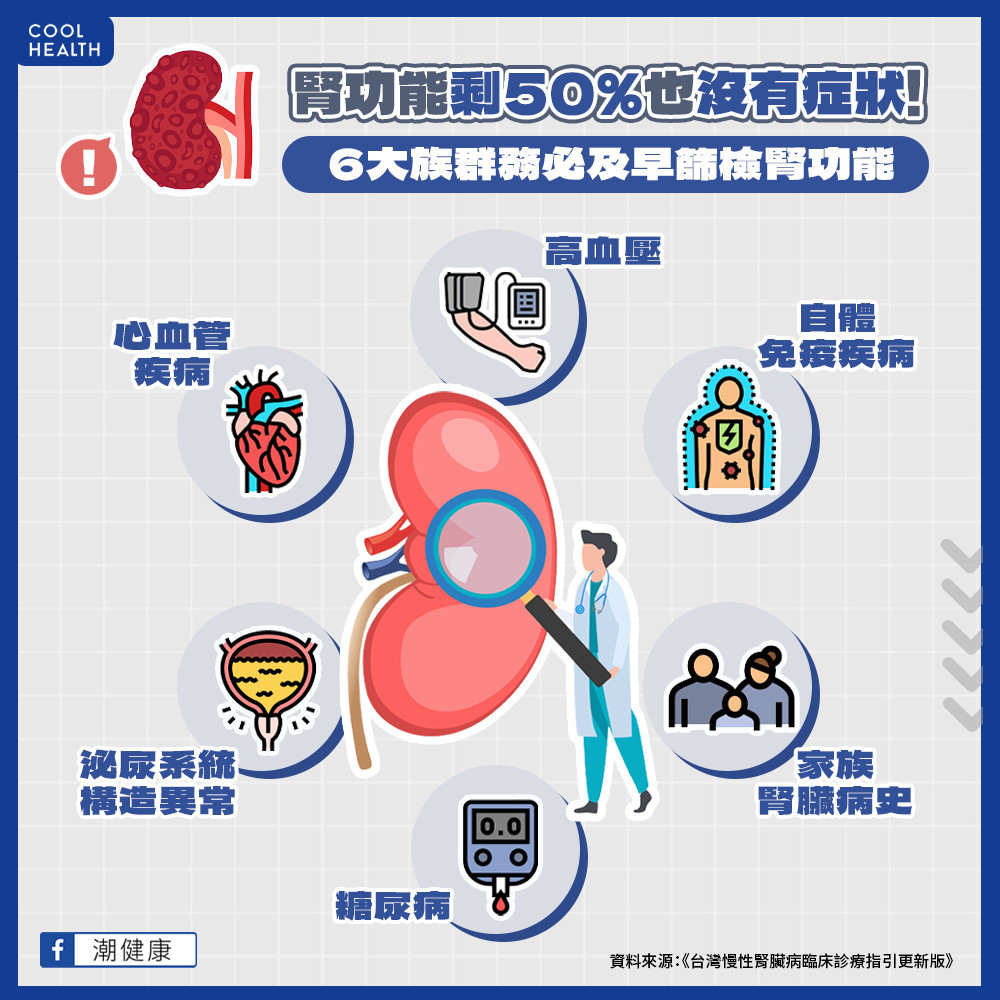
腎臟是全身儲備代償能力最強的器官,即使腎功能只剩50%時,患者多半沒有明顯症狀。另外,慢性腎臟病的診斷標準相對嚴謹,必須符合以下表現任一項且持續三個月以上,包括:GFR(腎絲球過濾率)小於60;尿液出現微白蛋白尿;尿液檢查出現異常沉積物;影像學檢查發現結構異常或腎臟組織學異常;腎小管疾病;腎臟移植病史。
由於早期腎臟病階段無特別徵兆,當出現新發生高血壓、新發生水腫現象、眼睛周圍腫脹或浮腫,或是尿液檢查發現白蛋白尿等情況。嚴重的腎功能不足亦可能引發手足麻木等周邊神經病變,或是因為貧血而出現氣色不佳、疲倦,甚至可能造成嚴重的心臟衰竭及肺水腫現象。
一般民眾普遍缺乏對慢性腎臟病的認知,目前相關指引的建議是糖尿病、高血壓、心血管疾病、泌尿道系統構造異常、自體免疫疾病(可能侵犯腎臟者)、家族腎臟病史等族群,應進行慢性腎臟病篩檢,尤其台灣糖尿病人口已超過200萬人,及早篩檢慢性腎臟病相關指標具有重大保健效益,目前建議第二型糖尿病在初診斷及往後每一年應檢查一次腎絲球過濾率及蛋白尿。

慢性腎臟病用藥注意事項 維持運動量助調節血壓、血糖
早期慢性腎臟病的治療通常會連同合併病治療控制,包括糖尿病、高血壓、心血管疾病等。可以考慮使用的藥物包括血管張力素轉化酶抑制劑、及血管加壓素 II 受體阻斷劑、Carbon adsorbent 碳吸附劑、葡萄糖協同轉運蛋白2抑制劑(SGLT2i),部份研究顯示對非糖尿病的慢性腎臟病族群給予葡萄糖協同轉運蛋白2抑制劑治療,能降低48%的死亡率風險 。有第2型糖尿病的腎臟病患者則可考慮使用GLP-1針劑。另外,則要嚴格掌握消炎止痛藥物、降尿酸藥物、抗生素及顯影劑等使用,避免增加腎臟惡化機率。
在飲食方面,低蛋白飲食有助於減少尿毒症狀、控制血磷、血鉀、副甲狀腺機能亢進及減少尿蛋白量而減緩腎功能惡化,並多選擇高生物價值蛋白質如黃豆類(植物性蛋白質)、魚類、蛋類、肉類(動物性蛋白質)。更重要的是諮詢營養師評估後,設定個人化的飲食調整方式,避免發生蛋白質-能量損耗(protein-energy wasting,簡稱 PEW)。
另外,雖然科學證據未證明運動能夠直接改善腎功能或蛋白尿,但適當運動有助於幫助調節血糖、血壓,增加肌肉量與心肺功能,進而改善血糖波動與心血管疾病風險。根據《慢性腎臟病的糖尿病處置臨床指引》(KDIGO 2020 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease),建議慢性腎臟病人每周應維持150分鐘運動量並減少久坐時間,同時也建議納入肌肉強化等阻力訓練。(圖、文/潮健康)
- 文章授權轉載自《潮健康》90%慢性腎臟病人不知有病! 出現手腳麻木恐已末期? 6大族群務必及早篩檢腎功能